お子さんの将来を考え、B型施設を探している保護者の方へ
障害のあるお子さんに合った選択をするために、まず知っておきたい基本ガイド
初めての方は、基礎知識と不安解消をセットで押さえると安心です。
まず読むべき基礎知識5記事
施設選びでつまずきやすいポイント5記事
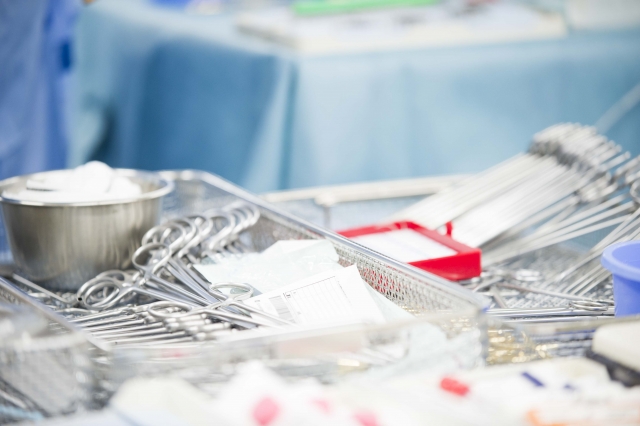
医療現場では、患者の命を支える数多くの医療機器が日々使われています。
その中でも、カテーテル、点滴チューブ、注射器、透析回路など、プラスチックを原料とする医療用品は、現代医療を成り立たせる最も基本的な道具です。これらが当たり前に手に入る状況が崩れ始めているという、深刻な懸念が現実のものとなりつつあります。
政府による企業へのヒアリングによると、人工透析に使うチューブなど「透析回路」、手術中に使用する廃液容器などの緊急性の高い医療品の一部が、4月半ばから8月ごろにかけて供給不足に陥る可能性があるといいます。
「道具が入ってこない」という現場の悲鳴は、決して遠い国の話ではなく、私たちの足元で進行している問題なのです。この記事では、プラスチック不足がなぜ医療用カテーテルなどの供給制限につながっているのか、その背景と医療現場への影響、私たちにできることについて詳しく解説します。
医療用品の足元で起きている深刻な事態
プラスチック原料の供給不足が、医療現場に具体的な影響を与え始めています。それは抽象的な懸念ではなく、すでに数字として表れている深刻な事態です。
ナフサから作られるエチレンとプロピレンは、医療品の製造に多く使われています。エチレンからは点滴バッグ、チューブなど柔らかい素材の医療品、プロピレンからは固い素材の注射器などが作られています。
私たちが普段見ている医療現場の光景を構成する物品の多くは、ナフサという石油由来の原料から作られています。点滴を受けるときに使う透明なチューブ、採血のときの注射器、人工透析に使うチューブシステム、手術で使う様々なプラスチック器具など、医療の場面で使い捨てされる多くの品物が、このサプライチェーンに依存しています。
日用品では、エチレンから作られるごみ袋などのポリエチレン製品は、2026年5月下旬から30%以上の値上げが見込まれています。
食品トレーなどに使われる発泡ポリスチレンシートは、2026年4月下旬出荷分から1kgあたり120円の値上げが見込まれています。同様に供給不足が深刻なナフサから作られる医療品でも、4月から値上げの動きが一気に広がっていくことが予想されます。
日用品の値上がりの陰に隠れて、医療品の供給制限と価格上昇という、より深刻な事態が同時進行しています。
日用品であれば値上がりに耐えるか、別の選択肢を探すこともできますが、医療品は患者の命に直結するため、簡単に代替や我慢ができるものではありません。
医療用カテーテルとは何か供給制限が深刻な理由
医療用カテーテルがどのようなものか、なぜ供給制限が深刻な問題となるのかを押さえておきましょう。
医療用カテーテルは、体液や薬剤の投与、体液の排出、生理的パラメータのモニタリング、あるいはアクセス経路の提供を目的として、人体や体腔、血管内に挿入される医療機器です。用途別には、心血管用、泌尿器用、神経血管用、静脈内用、特殊カテーテルに分類されます。材料別では、シリコーン、ポリウレタン(PU)、ポリ塩化ビニル(PVC)、フッ素樹脂、高性能医療用ポリマーなどに分類されます。
カテーテルは、心臓のカテーテル治療、人工透析、点滴、尿道留置、脳血管治療など、現代医療のあらゆる場面で使われる必須の医療機器です。心臓のカテーテル検査・治療を受けたことがある方、人工透析を受けている方、入院して点滴を受けた経験がある方、いずれもカテーテルのお世話になっています。
カテーテルとは、医療用チューブのうち、特に患者の体内に挿入して使用されるものです。具体的には、経管栄養用カテーテルや、静脈内カテーテル、血管造影、心臓治療や脳血管治療に用いられるカテーテルなどがあります。人体内部に挿入することから、径の大きさは数mm前後と極めて細いチューブが用いられます。生体適合性が高く、屈曲性に優れた柔らかい樹脂素材が用いられることが一般的です。
カテーテルに使われる素材は、人体に挿入されるという性質上、生体適合性が極めて高く、衛生面でも厳格な基準を満たす必要があります。一般のプラスチック製品と違い、製造には特殊な原料、複雑な加工技術、厳密な品質管理が求められるため、急に増産することも、簡単に代替品を作ることもできません。
世界のカテーテル市場規模は、2025年に618億9,000万米ドルと推定され、2033年に1,039億1,000万米ドルに達すると予測されています。神経疾患、心血管疾患、泌尿器疾患など、入院を必要とする慢性疾患の症例増加が、市場の拡大を後押ししています。
需要は世界的に拡大し続けており、高齢化と慢性疾患の増加に伴い、これからもカテーテルの需要は増え続けると予測されています。需要が増えている中での供給制限は、医療現場により大きな影響を与えることになります。
ナフサとプラスチック原料の供給不足の背景
なぜ今、プラスチック原料が不足しているのか、その背景を理解しておきましょう。
ナフサは原油を蒸留して得られる軽質炭化水素で、日本のプラスチック産業の基本原料となっています。これを分解装置(エチレンクラッカー)で熱分解することで、エチレン、プロピレン、ベンゼン、トルエンなどの石油化学製品の基礎原料が作られます。これらが各種プラスチックの原料となり、医療品から日用品まで幅広い製品の製造を支えています。
近年、世界的なエネルギー価格の変動、地政学的な緊張、製油所や石油化学プラントの老朽化や閉鎖、輸送ルートの混乱など、複数の要因が重なり、ナフサ及びそこから作られる基礎原料の供給に問題が生じています。
日本国内のエチレンクラッカーの統廃合や定期修理、海外からの輸入依存度の高さなど、構造的な問題も影響しています。
原材料価格の変動性と供給不安定性(特に高性能ポリマー、特殊コーティング、輸入材料)がコスト構造とリードタイムに重大な影響を及ぼします。
医療用カテーテルに使われる高性能ポリマーは、一般的なプラスチックよりもさらに専門性が高く、供給のひっ迫がより深刻になりやすい性質があります。
世界的に供給する企業数も限られており、一つのメーカーで生産トラブルが起きると、全世界の医療現場に影響が及ぶ構造になっています。
米国関税と国際的な貿易摩擦の影響
プラスチック原料や医療機器の供給問題は、国際的な貿易環境の変化からも大きな影響を受けています。
2025年、カテーテル輸入に対する米国の新関税導入は、サプライチェーン全体における世界の貿易の流れとコスト構造を一変させました。
これらの関税により、幅広い医療機器の着荷コストが上昇し、流通業者や医療提供者は調達戦略の見直しを余儀なくされています。
これに対し、国内メーカーは市場シェアを獲得するために生産能力を拡大し、一部の多国籍企業は関税負担を軽減するために生産の現地化を進めています。
その結果、購入者は、リードタイムの変動や価格差を特徴とする、より複雑な調達環境に対応しなければならなくなっています。
トランプ政権下での関税政策は、世界の医療機器サプライチェーンを大きく揺るがす要因となっています。
日本にとっても、米国向けの輸出が制限されることで国内市場での価格や供給が変動したり、米国経由の原料・部品の輸入コストが上昇したりするなど、間接的な影響が広がっています。
国際貿易の複雑化は、医療機器メーカーの調達戦略にも影響を与えています。
一つの国に生産が集中していたものを複数の国に分散させる動き、現地生産を強化する動き、原料供給先を見直す動きなど、多くのメーカーが対応に追われています。
こうした構造変化の過渡期には、供給が不安定になるリスクが高まります。
日本の医薬品・医療機器サプライチェーンの脆弱性
日本の医療品サプライチェーンが抱える構造的な問題も、現在の供給不安の背景にあります。
医療機器用途に優先的に供給してもらうための取引を持ち掛けにくい、スケールメリットが双方で得づらい(大量発注による単価低減を受けづらい)、部品・原材料の変更の社内プロセス(安全性及び品質試験など)に時間がかかる、需要急増時やサプライチェーン上で問題が起きた時に備えた在庫の確保ができない、部品・原材料自体に耐用期間/品質期限、危険物倉庫指定数量が存在する、在庫を持つことによるデメリットを避ける方針があるといった課題があります。
医療機器産業は、自動車産業や電子機器産業のように大量生産・大量消費型の産業ではないため、原材料サプライヤーから見ると優先度が低くなりがちです。
原材料が逼迫したとき、より大きな取引額を持つ他産業が優先され、医療機器メーカーへの供給が後回しになることがあります。
医療機器特有の制約も供給の柔軟性を低下させる要因です。
安全性や品質試験のために原材料を簡単に変更できないこと、規制対応のためのプロセスが長期化すること、保管や使用期限の管理が厳格であることなどが、需給の変動への対応を困難にしています。
在庫管理も難しい問題です。経営効率化の観点からは在庫を抑えることが望ましい一方、緊急時の供給確保のためには十分な在庫が必要です。このバランスを取ることは平時でも難しく、現在のような供給不安の中ではさらに困難になります。
透析回路の供給不足という命に関わる問題
医療現場で特に深刻な影響が予想されているのが、人工透析に使う透析回路の供給不足です。
人工透析は、腎臓の機能が著しく低下した患者が生命を維持するために定期的に受ける必要がある治療です。
日本国内には30万人以上の透析患者がおり、多くの場合、週に3回、1回4時間程度の透析を継続的に受けています。透析が中断されると、体内の老廃物が蓄積し、命に関わる事態となります。
透析回路は、患者の血液を体外に取り出して人工透析機を通し、再び体に戻すためのチューブシステム全体を指します。透析の度に新しい回路が使われるため、毎回大量の透析回路が必要となります。
これが供給不足になると、透析を予定通り行えない事態が生じる可能性があります。
透析回路の代替は容易ではありません。患者の血液が直接触れる部分であり、安全性と品質に関する基準が極めて厳格です。
代替品を使うには別の規格や認証が必要で、医療機関側も使い方や手順を変える必要が出てきます。緊急時の代替対応にはハードルがあるのです。
患者にとっても、慣れた医療機関で慣れた医療従事者から治療を受けられなくなる可能性、転院や治療スケジュールの変更を迫られる可能性、治療品質に影響が出る可能性など、生活全般に大きな影響が及びます。
すでに透析を受けている患者の家族からは、不安の声が上がり始めています。
手術や救急医療への影響
カテーテルや透析回路だけでなく、手術や救急医療に使われる医療品全般にも影響が懸念されています。
手術中に使用する廃液容器などの緊急性の高い医療品の一部が、4月半ばから8月ごろにかけて供給不足に陥る可能性があります。
手術では多種多様なプラスチック製品が使われます。点滴セット、注射器、ドレーンチューブ、廃液容器、手術用ガウン、ドレープ類など、すべてが何らかのプラスチック由来の素材で作られています。これらのうち一つでも供給が止まれば、手術の実施そのものに影響が出ます。
予定手術の延期はある程度対応可能ですが、緊急手術や救急医療では待つことができません。心筋梗塞、脳卒中、外傷など、一刻を争う場面でカテーテルや関連器具が手元になければ、患者の救命に直接的な影響が出ます。
医療機関は通常、緊急時に備えて一定の在庫を持っていますが、供給制限が長引けば在庫が枯渇するリスクがあります。一部の医療機関ではすでに在庫の積み増しを始めていますが、すべての品目で十分な在庫を確保することは経済的にも物理的にも困難です。
在宅医療への影響と患者への直撃
医療機関だけでなく、在宅医療を受けている患者にも影響が及ぶ可能性があります。
患者中心の医療ソリューションへの需要増加に対応するため、効果的で使いやすいカテーテルの開発に注力しています。
さらに、在宅医療サービスにおけるカテーテルの採用拡大は、市場成長のもう一つの主要因となっています。
患者は現在、自宅でカテーテル関連の治療を受けているため、大手企業は、この変化に対応するための新しいビジネスモデルやサービスの提供を模索しています。
近年、医療の現場は病院から在宅へとシフトしており、自宅でカテーテルや経管栄養などを管理する患者も増えています。難病、がん、神経疾患、嚥下障害などで在宅医療を受けている患者にとって、医療品の安定供給は日々の生活を支える基盤です。
在宅医療を受けている患者の家族は、医療品の入手に直接関わることが多く、供給不安の影響を最も早く感じる立場にあります。
普段使っている品物が手に入らない、代替品の使い方を急に学ばなければならない、訪問看護師やかかりつけ医との調整が必要になるなど、具体的な負担が増える可能性があります。
特に小児の在宅医療では、専用サイズの医療品が必要な場合が多く、代替が難しいケースもあります。
経管栄養を受けている小児、人工呼吸器を使っている小児、重症心身障害児など、医療的ケア児の家族にとっては、医療品の供給不安は生死に関わる問題として受け止められています。
医療従事者からの悲鳴
現場の医療従事者からは、供給不安への危機感を訴える声が上がっています。
医師、看護師、臨床工学技士、薬剤師、医療機器の管理担当者など、多くの医療従事者が、日々の業務の中で物品の調達に苦労しています。
発注しても入荷しない、代替品を提案されたが規格が違って使えない、価格が大幅に上がって予算が圧迫されているといった声が、各地の医療機関から聞かれます。
医療機器メーカーや卸売業者からは、供給制限の通知が次々と届き、医療機関側も在庫管理と業務の見直しに追われています。
一部の医療機関では、使用済み医療品のリサイクル可能性を再検討する動き、複数のメーカーから代替製品を調達する努力、医療機器の使用方法の見直しなど、様々な対応が始まっています。
しかし、これらの対応にも限界があります。代替製品への切り替えには、医療従事者の研修、患者への説明、新しい手順への適応など、多くの労力が必要です。日々の臨床業務に加えてこうした対応を進めることは、医療現場の負担をさらに増やしています。
医療従事者の中には、「このまま供給不安が続けば、医療を続けられなくなるのではないか」という深い危機感を抱える人も増えています。患者の前で「治療したいのに道具がない」と言わなければならない事態は、医療従事者の職業倫理にとっても大きな苦痛です。
政府の対応と国際協力の動き
供給不安に対して、政府も対応を始めています。
厚生労働省は医薬品・医療機器のサプライチェーンの実態把握を継続的に行っており、企業へのヒアリングを通じて供給リスクの早期察知に努めています。経済産業省は、化学産業全般の供給安定化に向けた政策を進めており、ナフサや基礎化学品の安定供給策を検討しています。
国家戦略としての医療品供給保障の議論も始まっています。コロナ禍を経験した日本社会は、医療品供給の脆弱性を痛感した経緯があり、その教訓を活かそうとする動きが出ています。国内生産能力の強化、原材料の備蓄、サプライチェーンの多元化など、構造的な対策の必要性が認識されつつあります。
国際協力の側面では、各国との情報共有や、緊急時の相互融通の仕組み作りが議論されています。
医療品は世界中で必要とされる人道的な物資であり、特定の国や企業の都合で供給が止まることがないよう、国際的な合意形成が求められています。
ただし、こうした政策的対応には時間がかかります。
短期的な供給不安への対応と、中長期的な構造改革を並行して進める必要があり、当面は医療現場の創意工夫と忍耐に頼らざるを得ない面があります。
患者として知っておきたいこと
医療品の供給制限は、患者である私たちの生活にも直接関わる問題です。一人ひとりができる対応について考えてみましょう。
定期的な治療を受けている方、特に人工透析、難病治療、慢性疾患の管理などで医療品を継続的に使用している方は、主治医や医療機関と日頃からコミュニケーションを取ることが大切です。
供給状況に不安があれば率直に相談し、代替手段や対応策を一緒に検討する姿勢が役立ちます。
在宅医療を受けている方は、訪問看護師や医療機器メーカーの担当者などと連絡を取り合い、使用している医療品の供給状況を把握しておきましょう。突然の供給停止に慌てないよう、一定の備えを持つことも検討に値します。
ただし、不安から過剰な買い占めや個人での備蓄をすることは避けるべきです。医療品は適切な保管条件が必要なものが多く、個人での長期保管には適さない場合があります。
また、個人の買い占めが医療機関全体の供給を圧迫することもあるため、医療機関の指示に従うことが大切です。
慢性疾患の予防や悪化防止に努めることも、間接的な対応として意味があります。
生活習慣病の管理、定期的な健康診断、早期治療の意識など、医療品をできるだけ少なく使う形での健康維持を心がけることで、自分自身も社会全体の負担も減らすことができます。
医療品の供給問題について、社会的な関心を持ち続けることも重要です。
この問題は、特定の患者だけでなく、すべての国民が将来直面する可能性のある課題です。声を上げ、議論し、政策に反映させていく市民の力が、長期的な解決には欠かせません。
医療機関が取り組んでいる工夫と対策
医療機関の現場では、供給不安に対応するための様々な工夫が始まっています。
在庫管理の見直しは多くの医療機関で進んでいます。
これまでジャスト・イン・タイム方式で必要最小限の在庫しか持たなかった医療機関が、リスク分散のために多めの在庫を持つように転換しています。
倉庫スペースの確保、在庫管理システムの強化、定期的な棚卸しの徹底など、地味だが重要な業務が見直されています。
複数のメーカーからの調達は、リスク分散の基本戦略です。
一社に依存していると、その会社で問題が起きたときに供給が止まってしまいます。複数のメーカーを使い分け、緊急時に切り替えられる体制を整える動きが広がっています。
医療品の使い方の見直しも進んでいます。
これまで使い捨てが当たり前だった一部の医療品について、リプロセッシング(再処理)が可能なものは適切な処理を経て再利用する、使用量を最適化して無駄を減らす、より効率的な使用方法を研究するなどの取り組みが始まっています。
医療機関同士の連携も強化されています。
地域内の医療機関で在庫情報を共有する、緊急時には融通し合う、共同購入によって調達力を高めるなど、これまで個別に動いていた医療機関が協力し合う動きが見られます。
代替治療法の選択肢を広げることも、長期的な対応として重要です。
同じ疾患の治療でも、複数の方法がある場合は、医療品の供給状況も考慮した選択を行うことで、特定の医療品への依存度を下げることができます。
私たちにできること社会全体の課題として
プラスチック不足と医療用カテーテルの供給制限は、特定の業界や患者だけの問題ではなく、社会全体で考えるべき課題です。
医療現場の声に耳を傾けることが第一歩です。
医療従事者がどのような困難に直面しているか、患者がどのような不安を抱えているか、家族がどのような負担を強いられているか、こうした現場の声を社会全体で共有することで、問題の深刻さが認識されていきます。
医療政策に関心を持つことも大切です。医療品の安定供給は、個別の医療機関の努力だけでは限界があり、政府の政策、国際協力、産業構造の見直しなど、大きな視点での取り組みが必要です。
選挙やパブリックコメントを通じて、医療政策への意見を表明することは、市民にできる重要な行動です。
化学産業や医療機器産業を含む基幹産業の重要性を再認識することも、長期的な解決につながります。
「経済合理性だけで産業を判断していいのか」「国民の命を支える産業をどう守るか」という議論を、社会全体で深めていく必要があります。
安全保障の観点からも、医療品の国内生産能力を維持・強化する戦略的視点が求められています。
サステナブルな医療への移行も、長期的なテーマとなります。
使い捨て医療品への過度の依存を見直し、再利用可能な医療品の開発、リサイクル可能な素材への転換、医療廃棄物の削減など、環境と医療を両立させる取り組みが、世界中で始まっています。日本もこの流れに参加し、医療の持続可能性を高めていく必要があります。
医療を支える基盤の見直しとこれから
プラスチック不足が医療用カテーテルの供給制限を招く現状は、現代社会の脆弱性を象徴的に示しています。
日々当たり前に使われている医療品が、複雑な国際サプライチェーンと特殊な原材料に依存していること、その依存が時として大きなリスクとなり得ることを、私たちは改めて認識する必要があります。
この問題は短期的に解決するものではなく、構造的な対策と継続的な努力が必要な課題です。
原材料の供給多元化、国内生産能力の強化、医療機器産業の支援、国際協力の強化、医療現場の柔軟性の向上、市民の理解促進など、多角的な取り組みが求められています。
医療現場で「道具が入ってこない」という悲鳴が上がる事態を、私たちは決して見過ごすべきではありません。
それは医療従事者の問題でも、特定の患者の問題でもなく、私たち全員が将来病気になったときに直面する可能性のある問題です。今のうちにこの問題に向き合い、解決のための行動を始めることが、社会全体の医療を守ることにつながります。
医療は、人間社会が文明として発展してきた成果の一つです。患者を救うための道具が安定的に供給されることは、文明社会の最低条件と言えます。この基盤が揺らいでいる現実を直視し、それを支える社会的な仕組みを再構築していくことが、これからの私たちの重要な使命となります。
医療従事者が患者の前で「治療したいのに道具がない」と言わなくて済む社会を維持するために、医療品供給の安定化に向けた取り組みを、社会全体で進めていきましょう。
一人ひとりの関心と行動が積み重なることで、未来の医療を支える基盤が築かれていきます。
プラスチック不足という見えにくい問題から目を背けず、その向こうにある人々の命と暮らしに思いを馳せながら、できることから始めていきたいものです。